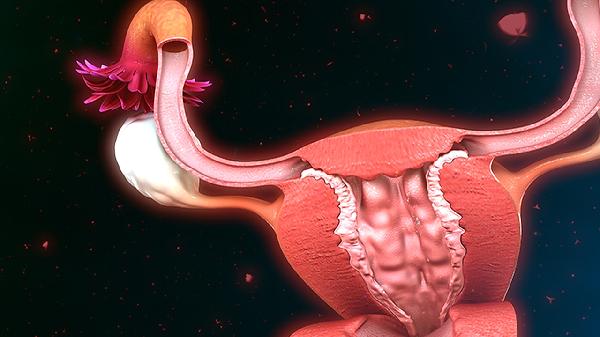
瘢痕妊娠可能由剖宫产瘢痕愈合不良、子宫切口缝合技术差异、多次宫腔操作史、子宫内膜损伤、受精卵异常着床等原因引起,瘢痕妊娠可通过药物保守治疗、子宫动脉栓塞术、宫腔镜手术、腹腔镜手术、子宫切除术等方式治疗。

1、剖宫产瘢痕缺陷:
既往剖宫产切口愈合过程中形成薄弱区域,局部肌层连续性中断形成凹陷或窦道。受精卵着床于该区域时绒毛易侵入肌层,临床表现为停经后无痛性阴道流血,超声可见孕囊位于子宫前壁瘢痕处。早期确诊需避免清宫操作,采用甲氨蝶呤联合米非司酮杀胚治疗。
2、子宫缝合技术影响:
剖宫产术中单层缝合较双层缝合更易形成愈合不良,缝线过密影响血供或对合不齐导致瘢痕宽大。这类患者再次妊娠时发生瘢痕妊娠风险增加3倍,典型症状包括血HCG上升缓慢、超声显示子宫下段肌层变薄。治疗需根据孕周选择子宫动脉栓塞联合宫腔镜妊娠物清除术。
3、多次宫腔操作:
人工流产、诊刮等操作造成子宫内膜基底层损伤,受精卵为寻找适宜着床环境向瘢痕部位迁移。患者多有月经量减少病史,孕早期出现阵发性下腹坠痛。保守治疗可采用局部注射氯化钾联合超声监护下负压吸引。
4、子宫内膜容受性改变:
剖宫产瘢痕区域内膜血管生成异常,VEGF表达降低导致血流灌注不足。胚胎为获取营养倾向于在血供相对丰富的瘢痕边缘着床,常伴随子宫动脉血流阻力指数降低。治疗方案需包含子宫动脉栓塞控制出血,后续辅以宫腔镜病灶切除术。
5、受精卵迁移异常:
输卵管蠕动功能紊乱或宫腔粘连导致受精卵未能到达宫底,着床于瘢痕处绒毛快速穿透纤维化组织。这种情况多突发剧烈腹痛伴休克,超声可见子宫前壁肌层连续性中断。紧急处理需行腹腔镜下瘢痕修补术,大出血时需考虑子宫切除术。

预防瘢痕妊娠需控制剖宫产指征,术后6个月超声评估瘢痕愈合情况。计划妊娠前可进行宫腔镜评估,孕期确诊后需绝对卧床并禁性生活。饮食注意补充优质蛋白和维生素C促进组织修复,避免剧烈运动增加腹压。出现阴道流血需立即就诊,治疗期间监测血常规和凝血功能。