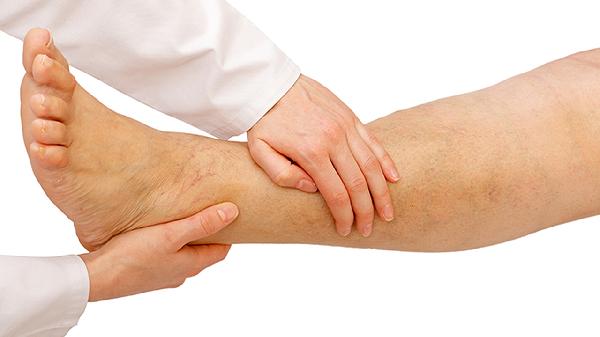
痛风急性发作期可选用非甾体抗炎药、秋水仙碱或糖皮质激素三类药物缓解症状。常用药物包括双氯芬酸钠、吲哚美辛、泼尼松等,具体用药需根据患者肝肾功能及并发症情况由风湿免疫科医生制定个体化方案。

痛风药物治疗需针对不同阶段选择:
急性期以消炎镇痛为主,双氯芬酸钠通过抑制前列腺素合成快速减轻关节红肿热痛;秋水仙碱可干扰白细胞趋化作用,但需警惕腹泻等副作用;严重发作时可短期使用泼尼松等糖皮质激素。慢性期需配合降尿酸治疗,别嘌醇通过抑制黄嘌呤氧化酶减少尿酸生成,苯溴马隆则促进肾脏尿酸排泄。
药物选择需注意:
非甾体抗炎药禁用于活动性消化道溃疡患者,心血管疾病患者需慎用;秋水仙碱不与克拉霉素等P-糖蛋白抑制剂联用;别嘌醇用药前建议进行HLA-B*5801基因检测以避免严重皮肤不良反应。合并肾功能不全者需调整剂量,肌酐清除率低于30ml/min时禁用苯溴马隆。
规范用药需配合生活方式调整:
每日饮水量应达2000ml以上,限制高嘌呤食物如动物内脏、浓肉汤摄入。避免突然受凉或关节损伤,肥胖患者需逐步减重。急性期发作时应抬高患肢,关节制动48小时以上。
建议首次发作或血尿酸持续高于540μmol/L者尽早就诊,长期未规范治疗可能引发痛风石或肾功能损害。降尿酸治疗初期可能出现溶晶痛,需预防性使用小剂量秋水仙碱3-6个月。