静脉溶栓后通常可以服用抗血小板聚集的药物,但必须严格遵循医生评估的时间窗与出血风险,主要考量因素有出血风险评估、时间间隔控制、基础疾病状况、联合用药方案、监测指标变化。
1、出血风险
静脉溶栓治疗的核心机制是激活纤溶系统溶解血栓,此过程会显著增加全身出血概率。若在溶栓药物半衰期未过或凝血功能未恢复时过早加用抗血小板药,极易诱发颅内出血或消化道大出血等严重并发症。临床需先评估患者是否存在活动性溃疡、近期手术史或凝血功能障碍,确认无高危出血倾向后方可考虑启动抗血小板治疗,以确保治疗安全性。
2、时间间隔
给药时机的选择直接关系预后,不同溶栓药物要求的等待时长存在差异。通常在静脉溶栓结束后的特定时间内严禁使用抗血小板制剂,需待复查凝血指标如纤维蛋白原水平回升至安全范围,且影像学检查排除出血转化后,由医师决定具体启动时间。过早联用会叠加药效导致止血机制失效,过晚则可能增加血管再次闭塞风险,需精准把握窗口期。
3、基础疾病
患者原有的健康状况是制定后续方案的关键依据,若合并未控制的高血压、肝肾功能不全或既往有脑出血病史,联用抗血小板药物的禁忌证风险将显著升高。此类人群血管脆性大或代谢能力差,双重抗栓治疗可能导致难以控制的出血事件。医师需综合权衡缺血复发获益与出血损害弊端,针对个体差异调整策略,必要时仅采用单药维持或推迟给药。
4、联合用药
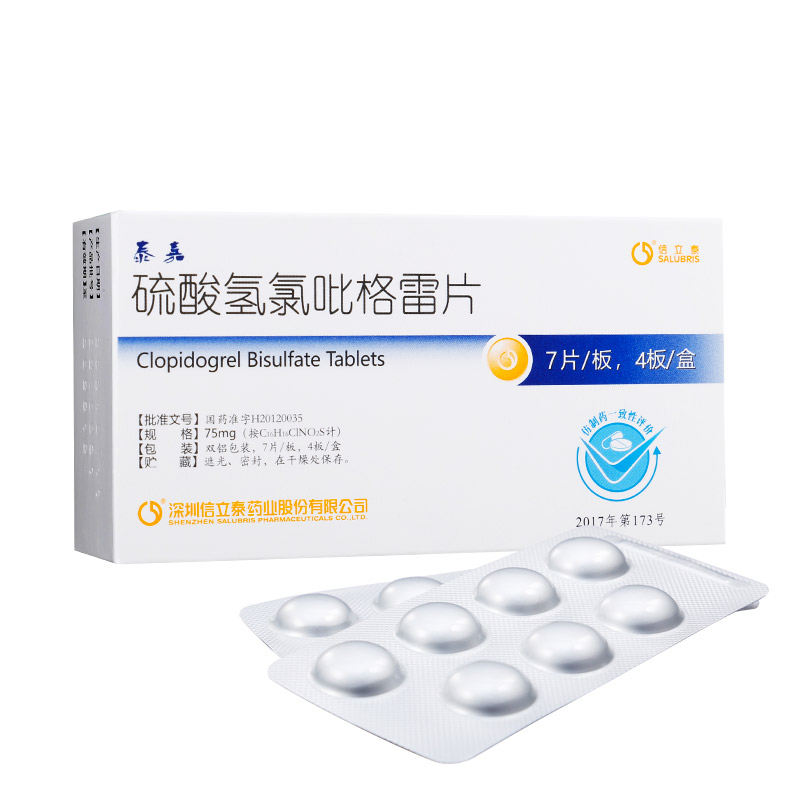
在急性心脑血管事件救治中,溶栓后序贯抗血小板治疗是标准流程之一,旨在防止血小板重新聚集形成新血栓。常见的组合包括阿司匹林肠溶片配合硫酸氢氯吡格雷片等,通过不同机制协同作用以维持血管通畅。然而具体选用何种药物及是否双联使用,完全取决于血栓类型与病变部位,必须在专业医疗团队指导下制定个性化方案,严禁自行搭配。
5、监测指标
开始服用抗血小板聚集药物后,持续的医学监测不可或缺,重点观察皮肤黏膜有无瘀斑、牙龈是否出血、大便颜色是否变黑等早期出血征象。同时需定期检测血常规、凝血酶原时间及活化部分凝血活酶时间等实验室数据,动态评估血液凝固状态。一旦发现异常出血信号或指标剧烈波动,应立即停药并寻求紧急医疗干预,以防病情恶化危及生命。

静脉溶栓后的康复阶段需保持情绪平稳避免剧烈波动,日常饮食宜清淡易消化,多摄入富含维生素C的蔬菜水果如西蓝花、猕猴桃以增强血管弹性,严格限制高脂高盐食物摄入。患者应保证充足睡眠,避免用力排便或剧烈咳嗽增加腹压,家属需协助观察患者意识状态及肢体活动情况,严格遵照医嘱复诊,切勿擅自调整药物剂量或停药,确保治疗连续性与安全性。