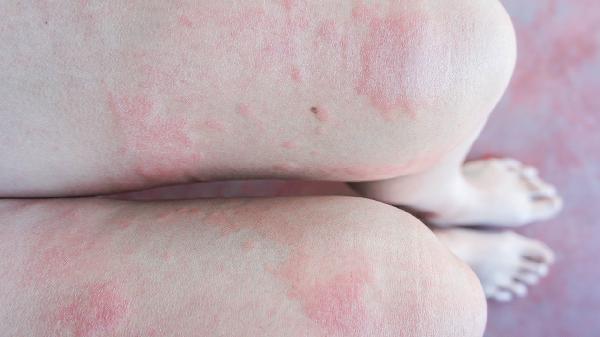
湿疹严重时通常需要根据具体病情调整用药方案,而非单纯停止或继续,主要处理方式有调整药物、联合治疗、加强护理、避免刺激、及时复诊。
1.调整药物
当湿疹症状加重时,原有的弱效激素药膏可能无法控制炎症,此时需要在医生指导下更换为中强效的糖皮质激素软膏,如糠酸莫米松乳膏、丙酸氟替卡松乳膏或丁酸氢化可的松乳膏。若伴有明显的渗出液,可能需要先使用溶液湿敷收敛,待皮损干燥后再改用霜剂或软膏。对于非激素类药物,他克莫司软膏或吡美莫司乳膏也可作为替代选择,但需严格遵循医嘱评估适用部位和疗程,切勿自行随意增减药物浓度或频次,以免导致皮肤萎缩或病情反弹。
2.联合治疗
严重湿疹往往伴随剧烈瘙痒和广泛皮损,单用外用药效果有限,常需口服药物联合干预。抗组胺药物如氯雷他定片、盐酸西替利嗪片或马来酸氯苯那敏片有助于缓解夜间瘙痒,改善睡眠质量。若继发细菌感染,出现脓疱或黄痂,需配合使用抗生素如莫匹罗星软膏或夫西地酸乳膏,必要时口服头孢类或青霉素类药物。对于急性爆发且面积较大的患者,医生可能会短期系统使用糖皮质激素或免疫抑制剂,但这必须在严密监控下进行,以防止严重的全身性副作用。
3.加强护理
药物治疗的同时,皮肤屏障修复至关重要。严重湿疹患者皮肤极度干燥,应大量多次涂抹医学护肤品中的保湿霜,如含有神经酰胺、透明质酸或尿素成分的润肤剂,以锁住水分并修复受损屏障。洗澡水温不宜过高,时间控制在十分钟以内,选用无皂基、低刺激的清洁产品。穿着方面应选择宽松、透气的纯棉衣物,避免羊毛或化纤直接接触皮肤引发摩擦刺激。保持居住环境湿度适宜,避免过热出汗,因为汗液滞留会进一步加剧瘙痒和炎症反应。
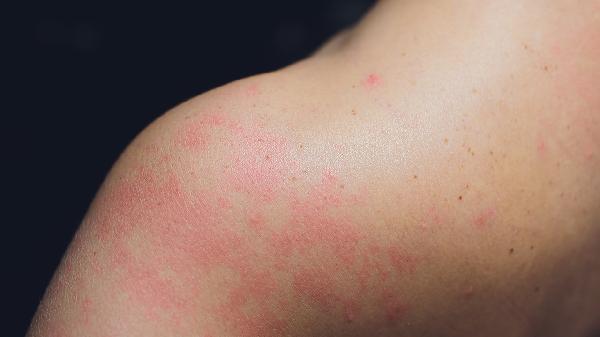
4.避免刺激
寻找并隔绝诱发因素是防止湿疹恶化的关键。常见过敏原包括尘螨、花粉、动物皮屑以及某些食物如海鲜、坚果等,患者需回顾近期接触史并尝试规避。日常生活中应避免搔抓患处,抓破皮肤不仅会导致感染扩散,还会形成“瘙痒-搔抓”的恶性循环。避免使用热水烫洗止痒,这会破坏皮脂膜加重病情。同时要注意情绪管理,焦虑和紧张会通过神经内分泌途径加重免疫反应,导致皮损难以愈合,保持平和心态有助于疾病恢复。
5.及时复诊
湿疹是一种慢性复发性皮肤病,病情变化快,自行判断容易延误治疗。当发现用药后症状无改善甚至加重,出现红肿范围扩大、渗液增多、发热或淋巴结肿大等情况时,必须立即前往医院皮肤科就诊。医生会根据皮损形态、分布范围及伴随症状重新评估诊断,排除接触性皮炎、真菌感染或其他相似疾病的可能。定期复诊能让医生根据病情好转程度及时调整降阶梯治疗方案,从强效药物逐渐过渡到维持治疗,确保在控制病情的同时减少药物依赖和潜在风险。
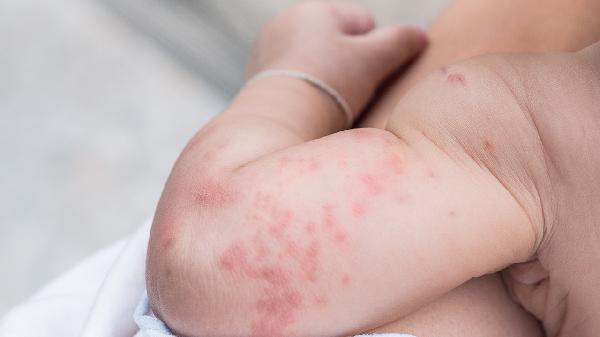
湿疹患者在日常生活中应保持规律作息,避免熬夜导致免疫力波动,饮食宜清淡,少吃辛辣刺激性食物及易致敏的海鲜发物。坚持适度运动以增强体质,但运动后需及时擦干汗液并更换干爽衣物。心理疏导同样重要,长期患病者易产生焦虑抑郁情绪,家属应给予充分理解和支持。切记不可盲目听信偏方或擅自停药,所有治疗方案的调整都应在专业医师指导下进行,通过规范治疗和科学护理相结合,才能有效控制病情复发,提高生活质量。