收缩压为148mmHg是否需要服药,需根据具体情况由医生评估决定,通常取决于血压分级、心血管风险分层以及是否合并其他疾病。
对于初次发现收缩压为148mmHg的个体,若未合并糖尿病、慢性肾病等临床并发症,且心血管风险属于低危或中危,通常不建议立即启动药物治疗。此时的处理核心是进行严格的生活方式干预。建议立即开始低盐饮食,每日钠盐摄入量控制在5克以下,增加富含钾的食物如香蕉、菠菜的摄入。同时需要规律进行有氧运动,例如每周坚持5天、每次30分钟的快走或慢跑。减轻体重、限制饮酒、保持心理平衡和充足睡眠也是非药物管理的关键环节。医生通常会建议进行1至3个月的生活方式调整,并定期监测血压变化,许多患者通过上述措施可使血压降至正常范围,从而避免用药。
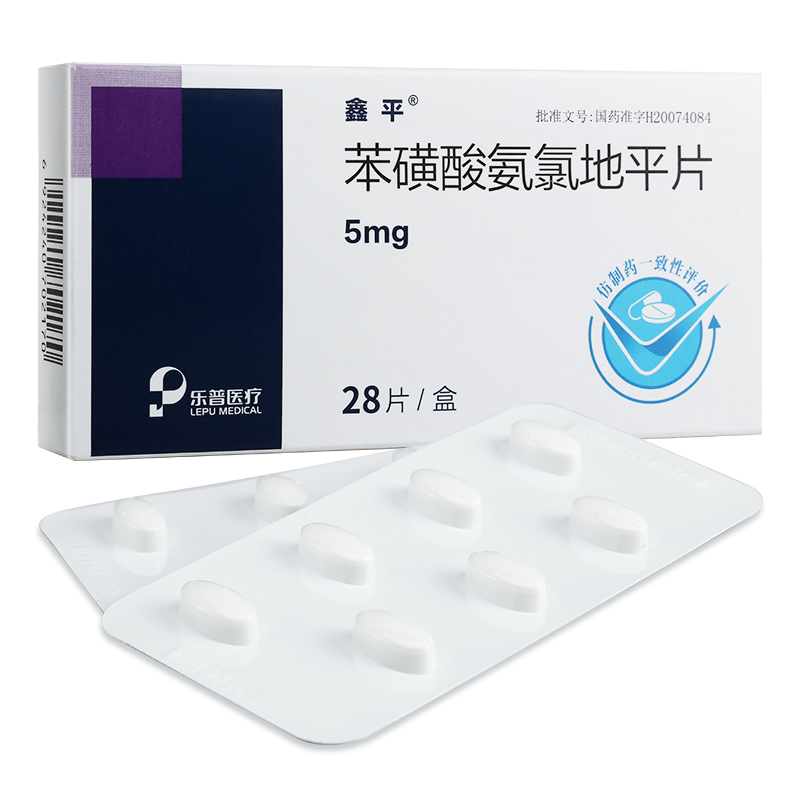
若经过充分的生活方式干预后,血压仍持续高于140/90mmHg,或患者在初次评估时即已属于高危或很高危人群,则通常需要考虑启动药物治疗。高危情况包括已确诊冠心病、脑卒中、糖尿病或慢性肾脏病,或评估后10年心血管病发病风险较高。此外,如果血压水平已达到2级高血压标准,即收缩压超过160mmHg,也倾向于更早开始药物治疗。常用的初始降压药物包括血管紧张素转换酶抑制剂如培哚普利片、钙通道阻滞剂如苯磺酸氨氯地平片、血管紧张素II受体拮抗剂如缬沙坦胶囊等。具体药物的选择需由医生根据患者的年龄、合并症及药物耐受性个体化制定方案,患者不可自行购药服用。
发现血压升高后,首要步骤是前往心血管内科就诊,由专业医生进行全面评估。切勿因一次测量结果就自行判断或用药。医生会通过多次测量、动态血压监测等手段明确诊断,并评估心、脑、肾等靶器官损害情况。在治疗过程中,无论是否服药,都应坚持健康的生活方式,并定期监测血压,记录变化,以便医生调整治疗方案。目标是长期稳定地将血压控制在达标范围内,从而有效预防心脑血管并发症的发生。