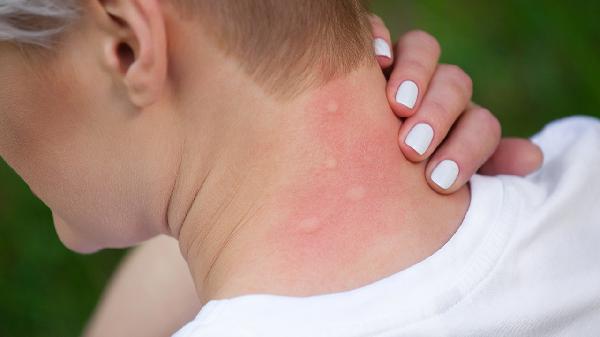
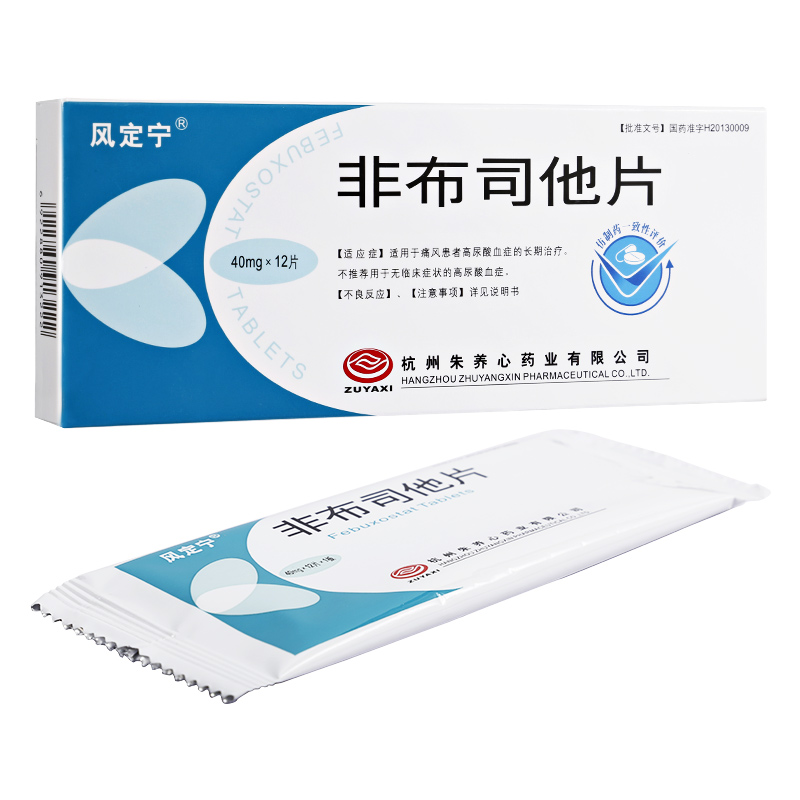
药疹的治疗方法主要有避免接触致敏药物、使用抗组胺药物、使用糖皮质激素、使用免疫抑制剂、进行血浆置换。
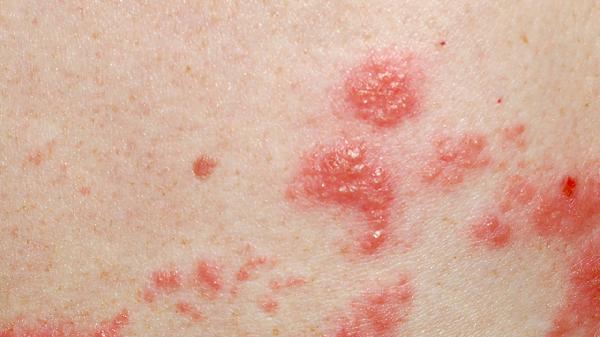
一、避免接触致敏药物
治疗药疹的首要措施是立即停用并避免再次接触可疑的致敏药物。患者及家属需仔细回忆近期用药史,包括处方药、非处方药、中草药及保健品,并向医生提供完整清单。对于已知过敏的药物,应在病历中明确标注,并在就诊时主动告知所有医护人员。日常生活中,应避免使用与致敏药物化学结构相似的药物,以防发生交叉过敏反应。对于某些特定药物,医生可能会建议进行皮肤试验以明确过敏原,但此项操作存在风险,必须在医疗监护下进行。
二、使用抗组胺药物
抗组胺药物是治疗轻中度药疹的常用药物,主要用于缓解瘙痒、红斑、风团等症状。这类药物通过竞争性阻断组胺受体,减轻过敏反应引起的血管扩张和渗出。常用的药物包括氯雷他定片、西替利嗪片、依巴斯汀片等。使用抗组胺药物时,部分患者可能出现嗜睡、口干等不良反应,从事驾驶或高空作业者应谨慎选择无镇静作用的药物。抗组胺药物通常作为辅助治疗,对于严重的药疹类型,如重症多形红斑或中毒性表皮坏死松解症,其作用有限,需要联合其他更强效的治疗方案。
三、使用糖皮质激素
对于中重度药疹,如多形红斑型、剥脱性皮炎型或伴有全身症状的药疹,常需系统使用糖皮质激素。该类药物具有强大的抗炎和免疫抑制作用,能迅速控制病情进展,减轻皮肤黏膜损害。临床常用药物包括泼尼松片、甲泼尼龙片、地塞米松注射液等。使用糖皮质激素需严格遵医嘱,起始剂量要足,待病情控制后逐渐缓慢减量,切忌突然停药,以免导致病情反跳。长期或大剂量使用可能引发感染、血糖升高、骨质疏松等不良反应,用药期间需密切监测。
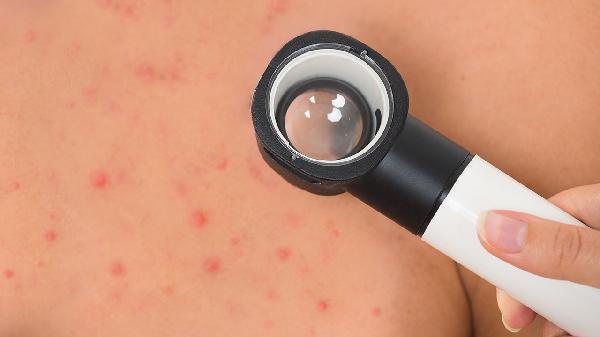
四、使用免疫抑制剂
对于糖皮质激素治疗效果不佳、出现严重副作用或病情危重(如中毒性表皮坏死松解症)的药疹患者,可考虑使用免疫抑制剂。这类药物通过抑制T淋巴细胞或B淋巴细胞的活化与增殖,从根本上抑制过度的免疫反应。常用的药物包括环孢素软胶囊、吗替麦考酚酯胶囊、环磷酰胺片等。免疫抑制剂的使用需要非常谨慎,必须在有经验的医生指导下进行,并定期监测血常规、肝肾功能及血药浓度,以防发生骨髓抑制、肝肾功能损害及增加感染风险等严重不良反应。
五、进行血浆置换
血浆置换属于血液净化治疗的一种,适用于极其危重、常规药物治疗无效的严重药疹,如进展迅速的中毒性表皮坏死松解症。该疗法通过将患者血液引出体外,分离并弃去含有致敏药物、抗体和炎症介质等致病成分的血浆,同时补充等量的新鲜冰冻血浆或白蛋白溶液,从而快速清除循环中的致病因子,减轻对机体的损害。血浆置换能迅速缓解症状,为其他药物治疗赢得时间,但属于有创操作,存在感染、过敏、电解质紊乱等风险,且费用较高,通常仅在具备条件的医疗中心作为抢救措施使用。
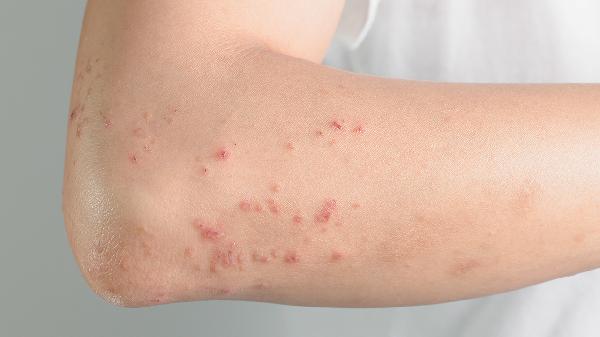
药疹治疗期间及恢复后的护理至关重要。患者应保持皮肤清洁干燥,穿着宽松柔软的棉质衣物,避免搔抓皮损,以防继发感染。对于口腔、眼、外阴等黏膜受累者,需进行针对性护理,如使用漱口水、人工泪液等。饮食上宜选择清淡、易消化、富含维生素和优质蛋白的食物,避免辛辣刺激性食物及可能引起过敏的鱼虾等。鼓励患者多饮水,促进药物排泄。保证充足的休息,避免劳累。最重要的是,患者必须牢记致敏药物名称,未来任何就医场合都应主动告知医生自己的药物过敏史,并可以考虑佩戴医疗警示手环,从根本上预防药疹的再次发生。