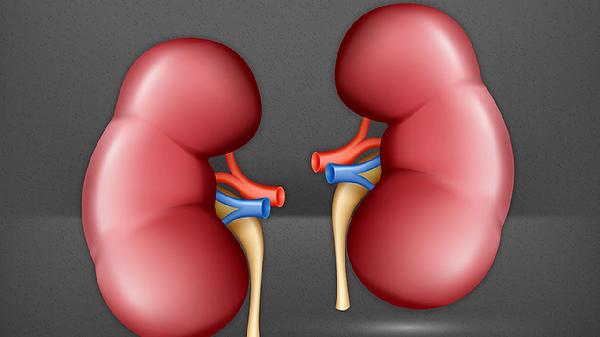
切除一个肾脏后多数人可正常生活,但可能出现肾功能代偿性增强、蛋白尿风险增加、血压升高、电解质紊乱及慢性肾病风险上升等问题。
1、肾功能代偿:
剩余肾脏会通过代偿性肥大和超滤作用承担双倍工作量,肾小球滤过率可增加40%-60%。这种代偿机制在术后3-6个月达到高峰,但长期超负荷运转可能加速肾单位损耗。建议定期监测肌酐清除率和尿微量白蛋白,避免高蛋白饮食减轻肾脏负担。
2、蛋白尿风险:
肾单位减少会导致肾小球内压增高,滤过膜通透性改变,约30%单肾人群会出现持续性微量白蛋白尿。这与肾小球硬化进展相关,需通过控制血压目标<130/80mmHg和限制盐分摄入每日<5g进行干预。
3、高血压倾向:

肾脏切除后肾素-血管紧张素系统激活,约25%患者术后5年内出现血压升高。建议每3个月监测血压,优先选用血管紧张素转换酶抑制剂如依那普利或血管紧张素受体阻滞剂如氯沙坦,这类药物兼具肾脏保护作用。
4、电解质失衡:
单肾患者调节电解质能力下降,易出现低钾血症或高磷血症。术后需定期检测血钾、血磷水平,避免大量进食香蕉、橙子等高钾食物,必要时使用聚苯乙烯磺酸钠等离子交换树脂调节。
5、慢性肾病风险:
长期随访显示,肾切除者终末期肾病发生率是普通人群的3-5倍。糖尿病、肥胖或高龄人群风险更高,需每年评估估算肾小球滤过率eGFR,保持体重指数<25,空腹血糖<6.1mmol/L。
单肾人群应建立长期健康管理方案:每日饮水1500-2000ml维持尿量,选择低脂优质蛋白如鱼肉、鸡蛋白,避免剧烈对抗性运动防止肾脏外伤。建议每6个月进行尿常规、肾功能和肾脏超声检查,出现水肿、夜尿增多或持续疲劳应及时肾内科就诊。术后避免使用非甾体抗炎药等肾毒性药物,接种流感疫苗和肺炎疫苗预防感染性肾损伤。