肾病高血压患者通常需要长期服药,但并非所有患者都必须终生用药。具体用药方案需根据病情控制情况、肾功能损害程度及并发症风险综合评估。
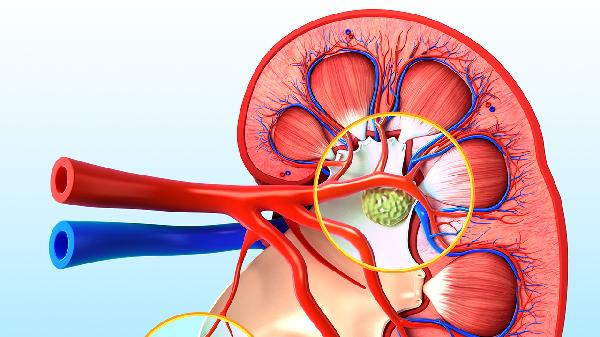
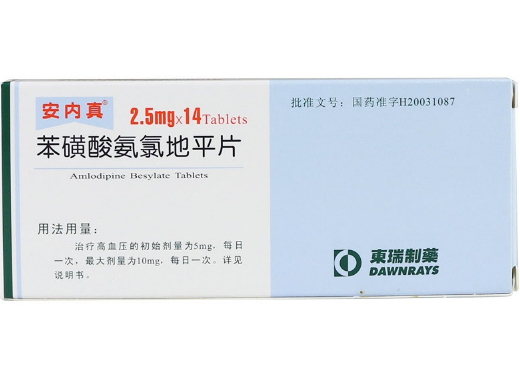
肾病高血压的治疗核心在于控制血压达标并延缓肾功能恶化。早期患者通过严格限盐、规律运动、戒烟限酒等生活方式干预,配合血管紧张素转换酶抑制剂如培哚普利片、血管紧张素受体拮抗剂如缬沙坦胶囊等药物,部分患者可能在肾功能稳定后逐步减药。对于合并蛋白尿的患者,常需持续使用具有肾脏保护作用的降压药,如厄贝沙坦片联合钙通道阻滞剂苯磺酸氨氯地平片,这类药物能减少蛋白漏出并延缓肾小球滤过率下降。若患者已进展至慢性肾脏病3期以上,尤其合并心血管疾病时,多数需要终生维持降压治疗以预防尿毒症和心脑血管事件。
少数肾功能损害轻微且血压控制达标的患者,在密切监测下可能尝试减量。例如糖尿病肾病早期患者,若坚持低蛋白饮食并保持血压低于130/80mmHg超过1年,部分可减少药物种类。但减药后需每周监测家庭血压,一旦出现血压波动或尿蛋白增加需立即恢复用药。妊娠期肾病高血压患者产后血压可能自然回落,但仍有较高概率需长期用药。
患者应每3个月复查肾功能、电解质和尿微量白蛋白,根据结果调整用药方案。日常需严格限制每日钠盐不超过5克,避免使用非甾体抗炎药等肾毒性药物。血压控制不理想或出现水肿、夜尿增多等症状时,应及时到肾内科就诊评估治疗方案。