梅毒疹可通过特征性皮损表现、病程分期、实验室检测、伴随症状及病史追溯进行辨别。典型表现包括玫瑰疹、扁平湿疣、掌跖铜红色脱屑斑等,需结合梅毒螺旋体血清学检测确诊。
1. 皮损特征:
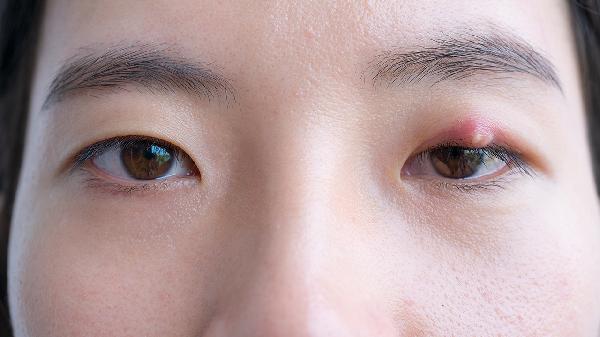
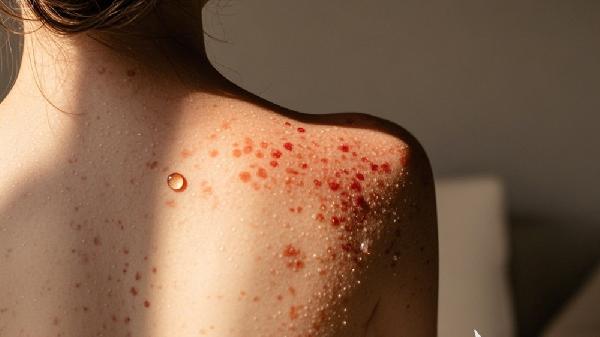
二期梅毒疹具有多形性特点,常见玫瑰疹为直径0.5-2厘米的淡红色斑疹,对称分布于躯干和四肢;扁平湿疣好发于肛周、外阴等潮湿部位,表现为灰白色扁平丘疹;掌跖部特征性表现为铜红色圆形脱屑性斑疹。这些皮损通常无痛痒感,可与普通皮肤病鉴别。
2. 病程分期:
梅毒疹多出现在感染后6-8周的二期梅毒阶段。初期硬下疳消退后进入潜伏期,随后出现全身性皮疹。掌握这种时序特征有助于区分其他急性发疹性疾病,如药疹或病毒感染性皮疹往往有明确用药史或发热前驱症状。
3. 实验室检测:
梅毒螺旋体颗粒凝集试验TPPA和快速血浆反应素试验RPR是确诊关键。前者特异性高用于确诊,后者滴度变化可监测疗效。皮损处暗视野显微镜检出螺旋体具有诊断价值,但需要专业设备操作。
4. 伴随症状:
约50%患者出现全身淋巴结肿大,呈质地坚硬、无痛性特点。部分伴有低热、头痛等全身症状。黏膜损害表现为口腔黏膜斑或咽部红斑,这些系统性表现支持梅毒诊断。
5. 病史追溯:
需详细询问3个月内有无高危性行为史、硬下疳发生史或输血史。部分患者初期硬下疳可能位于隐蔽部位如宫颈、直肠而被忽略,需结合实验室检查综合判断。
怀疑梅毒疹时应立即至皮肤性病科就诊,避免搔抓皮损防止传播。确诊后需规范青霉素治疗,治疗期间禁止性接触并通知性伴侣共同筛查。日常注意个人用品单独消毒处理,加强营养支持提高免疫力,定期复查血清学指标直至完全转阴。恢复期可适当进行有氧运动如快走、游泳,但需避免过度疲劳影响免疫功能。